Guía Práctica de Electrocardiograma (ECG): Fundamentos y Interpretación Clínica
Guía Práctica de Electrocardiograma (ECG): Fundamentos y Interpretación Clínica
Guía Práctica de Electrocardiograma (ECG): Fundamentos y Interpretación Clínica
El electrocardiograma (ECG) sigue siendo una de las herramientas diagnósticas más útiles, accesibles, económicas e inocuas en cardiología. Permite evaluar el ritmo cardíaco, la conducción, la repolarización y detectar signos de isquemia, hipertrofia o alteraciones estructurales. Esta guía revisa los conceptos esenciales y ofrece un enfoque sistemático para su interpretación.
Bases electrofisiológicas
El corazón genera impulsos eléctricos que se propagan a través de un sistema de conducción especializado:
- Nodo sinoauricular (marcapasos principal).
- Vías internodales → Nodo auriculoventricular (con retraso fisiológico).
- Haz de His → ramas derecha e izquierda → red de Purkinje.
Los miocitos cardíacos poseen propiedades de automatismo, excitabilidad, conductancia y refractariedad. La despolarización y repolarización generan vectores eléctricos que son registrados por los electrodos en la superficie corporal.
Sistema de derivaciones estándar (12 derivaciones)
- Plano frontal (miembros): DI, DII, DIII (bipolares) y aVR, aVL, aVF (monopolares aumentadas).
- Plano horizontal (precordiales): V1 a V6.
Derivaciones adicionales útiles: V3R-V6R (ventrículo derecho), V7-V9 (cara posterior).
La colocación correcta de electrodos es clave para evitar artefactos: paciente en supino, piel limpia y humedecida, velocidad estándar 25 mm/s y calibración 10 mm = 1 mV.
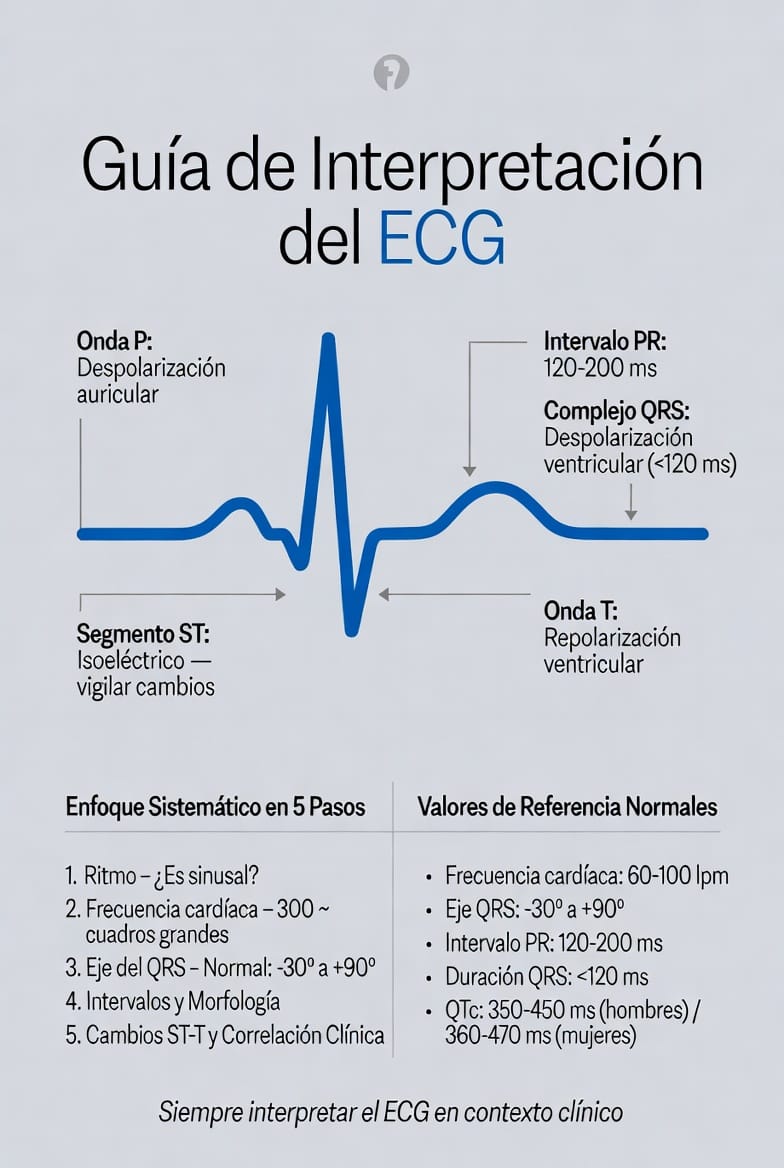
Componentes normales del ECG y valores de referencia
- Onda P: Despolarización auricular (< 120 ms, amplitud < 0,25 mV en derivaciones frontales).
- Complejo QRS: Despolarización ventricular (< 120 ms).
- Onda T: Repolarización ventricular (asimétrica, concordante con el QRS).
- Intervalo PR: 120–200 ms (conducción AV).
- Segmento ST: Isoeléctrico (desviaciones sugieren isquemia o lesión).
- Intervalo QT: Corregido (QTc) ≈ 350–450 ms en hombres y 360–470 ms en mujeres (fórmula de Bazett).
- Frecuencia cardíaca: 60–100 lpm en reposo.
- Eje eléctrico del QRS: Normal entre -30° y +90°.
Interpretación sistemática del ECG (paso a paso)
- Ritmo: ¿Es sinusal? (onda P positiva en DI, DII, aVF; precede a cada QRS; RR regular).
- Frecuencia cardíaca:
- 300 ÷ número de cuadros grandes entre dos ondas R (método rápido).
- 1500 ÷ número de cuadros pequeños (más preciso).
- Eje eléctrico: Evaluar polaridad en DI y aVF; refinar con derivaciones perpendiculares.
- Ondas, intervalos y segmentos: Analizar duración, amplitud y morfología de P, QRS, ST y T.
- Conclusión clínica: Buscar alteraciones (hipertrofia, bloqueos, isquemia, etc.) y correlacionar con el contexto del paciente.
Aspectos prácticos del registro
- Verificar filtros del equipo (notch 50/60 Hz para eliminar interferencia).
- Registrar al menos 10 segundos por derivación; tira más larga si hay arritmia.
- Evitar artefactos: paciente relajado, electrodos bien fijados, piel preparada.
- En situaciones específicas (síndrome coronario agudo), agregar derivaciones derechas o posteriores.
Importancia clínica
El ECG permite detectar rápidamente:
- Trastornos del ritmo y la conducción.
- Signos de sobrecarga auricular o ventricular.
- Isquemia miocárdica (cambios en ST-T, ondas Q patológicas).
- Efectos de fármacos, electrolitos o patologías estructurales.
Aunque la tecnología actual ofrece herramientas avanzadas (Holter, dispositivos implantables), el ECG de 12 derivaciones sigue siendo el primer escalón fundamental en la evaluación cardiovascular.
Consejo final para la práctica:
Adopta siempre un enfoque sistemático. Nunca interpretes el ECG de forma aislada: intégralo a la historia clínica y al examen físico. La experiencia y la revisión constante de trazados normales y patológicos son la mejor forma de mejorar.